Spis treści
Co to jest torbiel tętniakowata kości?
Torbiel tętniakowata kości (TTK) to łagodny nowotwór, który najczęściej pojawia się u młodych dorosłych. Jest to formacja włóknisto-kostna, czasami wykazująca agresywny charakter i osiągająca znaczne rozmiary. Wewnątrz torbieli znajduje się krew oraz złogi hemosyderyny. Dobra vascularizacja TTK zwiększa ryzyko wystąpienia powikłań.
Główne miejsca występowania tych torbieli obejmują:
- nasady kości długich,
- okolice nasad kości długich.
To może skutkować ich uszkodzeniem. Nieleczona torbiel ma potencjalną zdolność prowadzenia do złamań patologicznych, które są szczególnie groźne dla zdrowia pacjenta. Często trudno odróżnić TTK od zmian złośliwych, które również mogą wywoływać zniszczenia. Rzadziej spotyka się torbiel samotną, dlatego TTK wymaga szczególnej uwagi zarówno podczas diagnozy, jak i leczenia.
W przypadku odczuwania bólu w okolicy kości długich, konieczna jest konsultacja ze specjalistą, który zleci odpowiednie badania celem ustalenia diagnozy. Dokładne rozpoznanie oraz leczenie TTK mają kluczowe znaczenie dla uniknięcia poważnych problemów zdrowotnych.
Jakie są przyczyny powstawania torbieli tętniakowatych kości?
Przyczyny występowania torbieli tętniakowatych kości (TTK) są złożone i wciąż pozostają przedmiotem badań. Te torbiele mogą rozwijać się w wyniku:
- naczyniowych dysplazji włóknistych,
- obecności guza olbrzymiokomórkowego,
- urazów kości, które wpływają na ich strukturę.
Dysplazja włóknista to zjawisko, w którym następuje nieprawidłowy wzrost tkanki kostnej, co sprzyja tworzeniu się torbieli, zwłaszcza w miejscach z podwyższonym ciśnieniem żylnym. Warto zaznaczyć, że czynniki genetyczne, w tym mutacje genów, odgrywają istotną rolę w procesie powstawania tych torbieli. Wiele badań wskazuje, że mutacje te mogą zakłócać naturalne mechanizmy wzrostu i regeneracji kości, co prowadzi do różnorodnych anomalii. Dlatego zrozumienie tych elementów jest niezwykle istotne dla skutecznej diagnozy oraz leczenia TTK. Złożoność tych przyczyn podkreśla potrzebę dalszych badań, które pozwolą lepiej zrozumieć mechanizmy odpowiedzialne za rozwój torbieli tętniakowatych kości.
Jakie są objawy torbieli tętniakowatej kości?
Objawy torbieli tętniakowatej kości mogą przybierać różnorodne formy, w zależności od stopnia zaawansowania schorzenia. Najczęściej zgłaszanym przez pacjentów symptomem jest ból, który zazwyczaj lokalizuje się w obrębie torbieli. W miarę postępu choroby możemy zaobserwować także:
- pojawienie się sztywności,
- tkliwości w okolicach stawów,
- powiększenie kości,
- widoczny obrzęk,
- ucieplenie skóry w rejonie zmiany.
Torbiele tętniakowate mają potencjał do osłabiania struktury kości, co może prowadzić do patologicznych złamań. Często właśnie takie sytuacje stają się pierwszymi oznakami poważniejszych problemów zdrowotnych. W skrajnych przypadkach mogą wystąpić samoistne złamania, które drastycznie wpływają na jakość życia osoby dotkniętej tym schorzeniem. Ograniczona ruchomość stawów związana z bólem oraz zmiany w budowie kostnej to kolejne poważne objawy, które nie powinny być lekceważone. W przypadku ich wystąpienia, istotne jest, aby jak najszybciej skonsultować się z odpowiednim specjalistą.
Jak diagnozuje się torbiel tętniakowatą kości?
Diagnostyka torbieli tętniakowatej kości opiera się na zastosowaniu różnorodnych nowoczesnych metod obrazowych. Na wstępie zazwyczaj wykonuje się zdjęcie rentgenowskie, które ukazuje wyraźnie ograniczone zmiany osteolityczne. Następnie przeprowadza się tomografię komputerową (TK), dostarczającą cennych informacji na temat lokalizacji i wymiarów torbieli. Ta metoda pozwala również na ocenę ewentualnych przegród wewnętrznych. W ostatnim czasie coraz większe znaczenie zyskuje magnetyczny rezonans jądrowy (MRI), który umożliwia lepszą analizę stopnia zajęcia tkanek miękkich oraz różnicowanie torbieli od innych schorzeń, takich jak nowotwory kości. Istotną rolę pełni również scyntygrafia kośćca, która pozwala ocenić aktywność metaboliczną torbieli, co sprzyja dokładniejszym diagnozom.
Aby postawić ostateczne rozpoznanie torbieli tętniakowatej kości, niezbędne jest przeprowadzenie biopsji. Wyniki tego badania są kluczowe w kontekście analizy histopatologicznej. Dzięki wymienionym metodom możliwe staje się precyzyjne określenie charakterystyki zmian, co ma ogromne znaczenie dla dalszego leczenia oraz oceny potencjalnych ryzyk związanych z tym rodzajem formacji.
Jakie metody diagnostyczne są najskuteczniejsze w ocenie torbieli tętniakowatej kości?
Najskuteczniejsze techniki diagnostyczne torbieli tętniakowatej kości obejmują różnorodne metody, które łączą nowoczesne obrazowanie z analizą histopatologiczną. Na początku wykonuje się zdjęcie rentgenowskie (RTG), które jest fundamentem w wykrywaniu osteolitycznych zmian. Dzięki niemu możliwe jest wczesne zidentyfikowanie problemu oraz ocena lokalizacji torbieli.
Następnie przeprowadza się tomografię komputerową (TK), która dostarcza bardziej szczegółowych informacji o strukturze torbieli, umożliwiając identyfikację przegród oraz zwapnień, co może wskazywać na ewentualne zmiany nowotworowe. TK pomaga również ocenić lokalizację i rozmiar torbieli.
W ostatnich latach magnetyczny rezonans jądrowy (MRI) zyskuje na znaczeniu, jako że jest niezwykle pomocny przy ocenie tkanek miękkich oraz określaniu rozległości zmiany. Dzięki MRI można odróżnić torbiel tętniakowatą od innych patologii, co jest kluczowe dla wdrożenia skutecznego leczenia.
Ostateczna diagnoza opiera się na biopsji, a wyniki tej procedury są analizowane histopatologicznie, w tym z zastosowaniem barwienia H+E. Ten element diagnostyki jest niezwykle ważny, ponieważ pozwala na wykluczenie innych nowotworów, takich jak:
- guzy olbrzymiokomórkowe,
- nowotwory złośliwe.
Analiza histopatologiczna dostarcza szczegółowych informacji o charakterze zmiany i jest niezbędna do podjęcia dalszych decyzji medycznych.
Jakie są opcje leczenia torbieli tętniakowatych kości?
Leczenie torbieli tętniakowatych kości (TTK) opiera się na różnych czynnikach, takich jak ich rozmiar, położenie i stopień agresywności. Główną metodą jest operacja, która często obejmuje:
- wyłyżeczkowanie torbieli,
- rekonstrukcję ubytku kostnego.
Ta procedura pozwala na usunięcie zawartości torbieli, co zazwyczaj przynosi ulgę w objawach oraz zmniejsza ryzyko nawrotów. Dodatkowo, krioterapia stanowi skuteczny sposób wspomagający leczenie, wykorzystując zimno do ograniczenia wzrostu tkanki torbielowatej. Innym podejściem są przezskórne iniekcje, które mogą obejmować:
- polidokanol,
- preparaty steroidowe (takie jak octan metyloprednizolonu – DepoMedrol).
Te substancje skutecznie łagodzą objawy i zmniejszają stan zapalny. W przypadkach, gdy torbiel wykazuje złośliwe cechy, można rozważyć zastosowanie radioterapii. Wszystkie te metody mają na celu zarówno złagodzenie objawów, jak i ochronę przed ewentualnymi powikłaniami. Ważne jest, aby podejście do każdego pacjenta było indywidualne, a skuteczność leczenia stale monitorowana, co pozwala na zapobieganie nawrotom torbieli tętniakowatej kości.
Jakie zabiegi chirurgiczne są stosowane w leczeniu torbieli tętniakowatych kości?
Leczenie torbieli tętniakowatych kości obejmuje różnorodne zabiegi chirurgiczne, które są dostosowywane do potrzeb każdego pacjenta. Najczęściej stosowaną metodą jest łyżeczkowanie, które polega na usunięciu zawartości torbieli oraz oczyszczeniu wnętrza jamy kostnej. Dzięki temu zabiegowi można złagodzić objawy i zredukować ryzyko nawrotów, ale wymaga on dużej precyzji ze strony chirurga.
Inną popularną metodą jest wycięcie bloku kostnego, podczas którego usuwana jest zniszczona tkanka, a miejsce ubytku zostaje zrekonstruowane przy użyciu przeszczepów:
- przeszczepy autogeniczne, gdy pochodzą z tego samego pacjenta,
- przeszczepy allogeniczne, gdy pochodzą z innego dawcy.
Zastosowanie kości gąbczastej znacząco wspomaga proces gojenia, gdyż tworzy odpowiednie warunki dla wzrostu komórek kostnych. Dodatkowo, wielu pacjentów po łyżeczkowaniu korzysta z krioterapii, której celem jest zahamowanie wzrostu komórek torbielowatych oraz zmniejszenie ryzyka nawrotu choroby. Wybór konkretnego zabiegu jest podejmowany na podstawie szczegółowej oceny stanu zdrowia i stopnia zaawansowania torbieli, co jest kluczowe dla uzyskania pozytywnych efektów terapeutycznych.
Jak torbiel tętniakowata kości wpływa na kości długie?
Torbiel tętniakowata kości (TTK) ma znaczny wpływ na długie kości, takie jak:
- kość udowa,
- ramienna,
- piętowa.
Jej obecność prowadzi do uszkodzenia warstwy korowej, co z kolei osłabia kości i powoduje ich rozszerzanie. Zmiany osteolityczne mogą przyczyniać się do uszkodzeń tkanki kostnej, a w skrajnych przypadkach mogą prowadzić do patologicznych złamań, co stanowi poważne zagrożenie dla zdrowia pacjenta. Oprócz tego torbiel może wywoływać odczyn okostnowy, co objawia się bólem. Często jest to pierwszy sygnał problemu, który ogranicza ruchomość stawów. Zmiany te, lokalizujące się w przynasadach długich kości, znacząco zwiększają ryzyko złamań patologicznych, dlatego wymagają szczegółowej diagnostyki i monitorowania, by uniknąć groźniejszych powikłań. Specjaliści diagnozujący TTK koncentrują się na ocenie wpływu torbieli na długie kości. Ich celem jest znalezienie najlepszego sposobu leczenia, który zminimalizuje ryzyko związane z postępem choroby.
Jakie są potencjalne powikłania torbieli tętniakowatej kości?
Torbiele tętniakowate kości mogą prowadzić do poważnych problemów zdrowotnych, a ich potencjalne powikłania są zróżnicowane. Najczęściej dochodzi do:
- złamania patologicznego, które wynika z osłabienia struktury kości przez torbiel,
- możliwości nawrotu choroby, co może mieć miejsce nawet po zakończonym leczeniu,
- ponownego rozwoju torbieli po operacji, co niekiedy wymaga dalszych działań medycznych,
- przekształcenia torbieli w nowotwór złośliwy, co podkreśla znaczenie regularnego monitorowania,
- uszkodzenia nerwów i naczyń krwionośnych, co wpływa na ograniczenie funkcji stawów.
To zjawisko sprzyja występowaniu wtórnych zmian degeneracyjnych, które mogą utrudniać ruch i powodować ból oraz dyskomfort. Aby zmniejszyć ryzyko powikłań, kluczowe jest systematyczne kontrolowanie stanu zdrowia. Warto regularnie konsultować się z ortopedą i onkologiem, aby szybko reagować na wszelkie niepokojące objawy.
Jakie są czynniki ryzyka nawrotu torbieli tętniakowatej kości?
Czynniki wpływające na ryzyko nawrotu torbieli tętniakowatej kości są niezwykle istotne dla skuteczności leczenia. Przede wszystkim, ważne jest, czy torbiel została całkowicie usunięta w trakcie zabiegu. Jeżeli usunięcie było niekompletne, ryzyko nawrotu znacznie wzrasta. Również lokalizacja torbieli odgrywa kluczową rolę; te, które znajdują się w trudno dostępnych miejscach, takich jak kręgosłup czy miednica, mogą sprawiać większe trudności w leczeniu, co zwiększa możliwość nawrotu.
Agresywność samej torbieli stanowi kolejny czynnik wpływający na ryzyko – bardziej inwazywne zmiany mają tendencję do większej skłonności do nawrotu. Warto również zauważyć, że brak dodatkowych metod terapii, jak krioterapia czy sklerotyzacja, ogranicza możliwości na zmniejszenie tego ryzyka.
Statystyki pokazują, iż nawrót torbieli tętniakowej występuje w odsetku 10-30% przypadków. Taki stan rzeczy uwypukla znaczenie regularnych wizyt kontrolnych u specjalistów, które pozwalają na wczesne wychwycenie ewentualnych nawrotów. Taka proaktywna strategia jest kluczowa w zapobieganiu poważniejszym powikłaniom zdrowotnym.
Dlaczego torbiel tętniakowata kości może wymagać stałej kontroli?
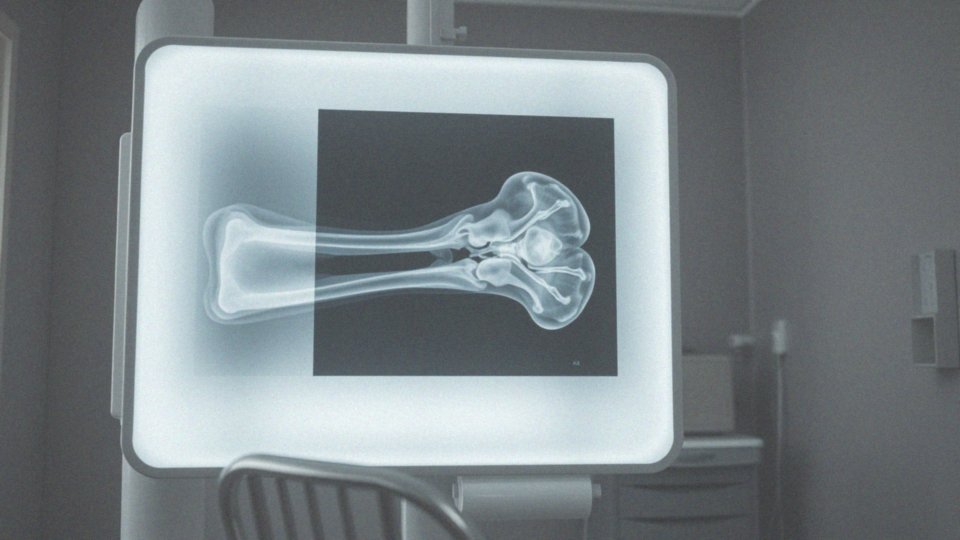
Torbiel tętniakowata kości (TTK) wymaga regularnych badań, ponieważ istnieje ryzyko nawrotu oraz możliwości przekształcenia jej w nowotwór złośliwy. Mimo że TTK jest uznawana za nowotwór łagodny, systematyczne monitorowanie stanu zdrowia jest istotne, aby w porę wychwycić niepokojące zmiany, które mogą prowadzić do powikłań. Nawroty torbieli mogą wystąpić również po zabiegach chirurgicznych, a statystyki wskazują, że dotyczą one 10-30% przypadków.
W trakcie badań lekarze analizują zarówno budowę, jak i wielkość torbieli, co jest istotne dla zapobiegania poważnym konsekwencjom. Konsultacje z ortopedą oraz onkologiem są niezbędne. Ci specjaliści mogą zlecić odpowiednie badania obrazowe, takie jak:
- tomografia komputerowa,
- rezonans magnetyczny.
Metody te dostarczają precyzyjnych informacji o stanie torbieli i pozwalają na szybką reakcję w przypadku zaobserwowania niepokojących objawów. Właściwa kontrola i szybka interwencja medyczna mają kluczowe znaczenie w unikaniu nawrotu oraz przekształcenia torbieli w nowotwór złośliwy.
Czym jest transformacja torbieli tętniakowatej w guza złośliwego?
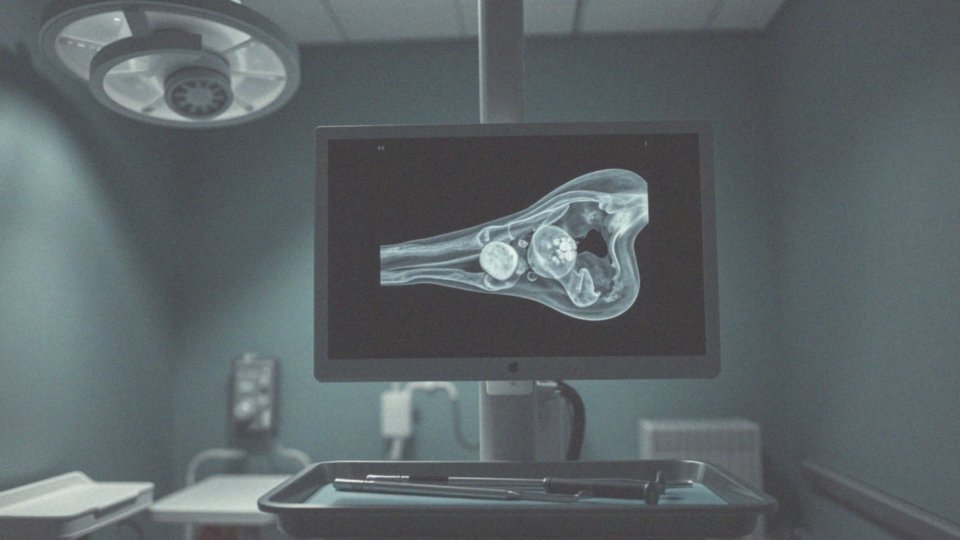
Transformacja torbieli tętniakowatej (TTK) w nowotwór złośliwy, choć zdarza się rzadko, jest zjawiskiem bardzo alarmującym. W trakcie tego procesu niektóre komórki torbieli mogą zacząć ujawniać cechy nowotworowe. Taka przemiana może prowadzić do powstania mięsaka kości, na przykład:
- telangiektatycznego,
- fibroblastycznego osteosarcoma.
W obliczu takich sytuacji niezbędne staje się intensywne leczenie, które zazwyczaj obejmuje:
- resekcję,
- radioterapię,
- chemioterapię.
Co prawda TTK klasyfikowana jest jako nowotwór łagodny, lecz jej potencjał do przemiany w złośliwy typ nowotworu wymaga bacznej obserwacji po zakończeniu terapii. Statystyki wskazują, że ryzyko transformacji istnieje, co czyni regularne badania obrazowe, takie jak:
- tomografia komputerowa,
- rezonans magnetyczny,
ogromnie ważnymi. Monitorowanie stanu zdrowia pacjenta oraz szybka diagnostyka są niezbędne, aby możliwie wcześnie zidentyfikować potencjalne problemy. Niedostateczne lub niewłaściwe leczenie torbieli może prowadzić do niepożądanych zmian, co z kolei zwiększa ryzyko nawrotów i przekształcenia w nowotwór złośliwy. Właściwe badania histopatologiczne po zabiegach dostarczają także cennych informacji dotyczących ewentualnych zagrożeń oraz dalszych opcji terapeutycznych.